La simulazione per creare competenze tecniche chirurgiche specifiche anche quando lo spazio in cui si opera e la dimensione del paziente contano
Nell’ultimo decennio la formazione in chirurgia pediatrica ha subito molti cambiamenti, e come per molte branche chirurgiche, sta diventando sempre più difficile garantire una formazione adeguata ai medici in formazione specialistica.
In chirurgia pediatrica ci si occupa di moltissime malformazioni e patologie, alcune anche rare, che richiedono l’acquisizione di skills specifiche per ognuna di esse. È difficile che uno specializzando riesca ad ottenere un’adeguata esperienza sulla media e grossa chirurgia frequentando un unico centro. Ad aggravare la situazione concorrono anche altri fattori: da una parte l’accelerazione del passaggio dal mondo della formazione al mercato del lavoro, con specializzandi assunti a coprire posizioni quando ancora non hanno completato il percorso di formazione; dall’altro il calo delle nascite, non solo per calo demografico, ma anche in associazione ad una più accurata diagnostica prenatale che porta ad interruzioni precoci della gravidanza di fronte a casi malformativi complessi; infine l’assenza di specificità del settore chirurgico pediatrico, che porta la collettività a non conoscere l’esistenza di specialisti chirurghi formati per la cura del bambino, e tristemente circa il 25% dei bambini che necessita di un intervento chirurgico viene trattato da specialisti dell’adulto in reparti non pediatrici. Tutto questo per il chirurgo pediatra, in formazione e non solo, si traduce in una riduzione dei casi da operare.
Come per altre specialità chirurgiche, al fine di garantire la corretta formazione del chirurgo pediatra, appare quindi fondamentale lo sviluppo di sistemi di simulazione in grado di creare competenze tecniche chirurgiche specifiche. Una sfida al passo con i tempi che racchiude al suo interno un’altra sfida. Perché non è solo necessario assicurare il massimo livello qualitativo nella correzione di ogni condizione malformativa, offrendo un training formativo generale e specifico per ogni patologia e per ogni bambino. Bisogna tenere anche conto delle peculiarità del paziente pediatrico: il chirurgo pediatrico si occupa di pazienti con un range di età molto ampio, che spazia dagli 0 ai 18 anni, con caratteristiche fisiche completamente differenti in termini morfometrici. Se parliamo poi di tecniche mini-invasive come la chirurgia laparoscopica, toracoscopica e la chirurgia robotica, le strutture anatomiche ridotte dei bambini e il limitato spazio delle cavità rappresentano una delle maggiori criticità da affrontare: trattare chirurgicamente un difetto in un bambino di 10 mesi rispetto ad un adolescente di 17 anni, nonostante l’anatomia sia pressoché simile, appare completamente diverso, poiché varia enormemente lo spazio in cui si va a operare e la dimensione delle strutture anatomiche coinvolte.
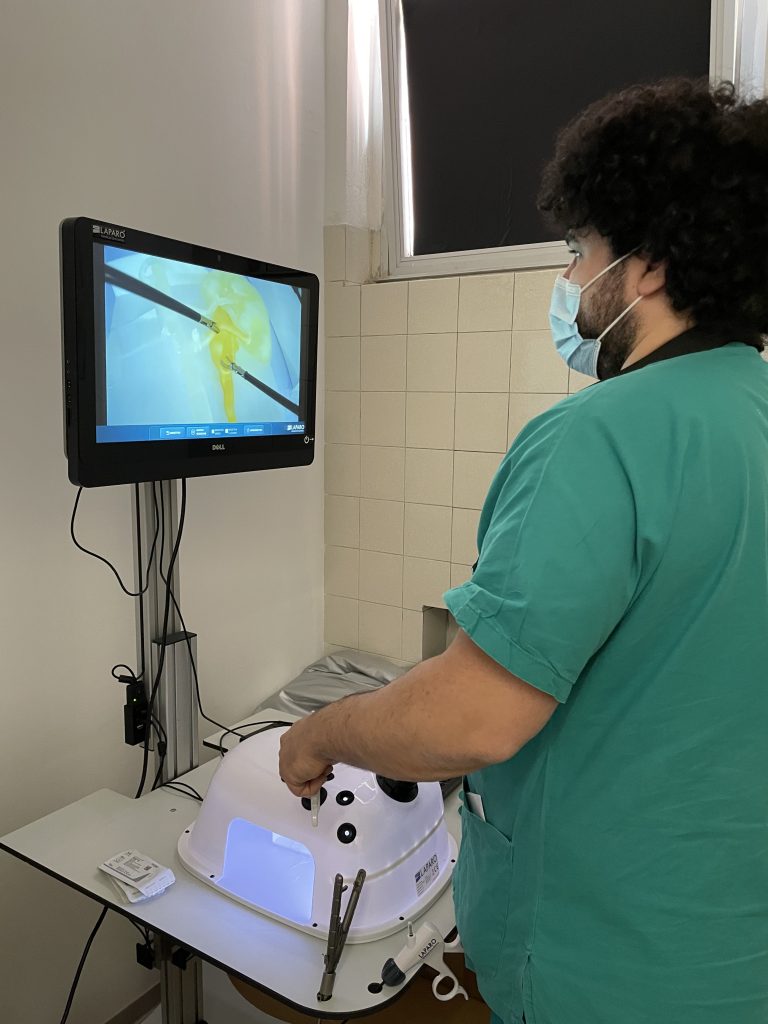
Da questo bisogno appare utile ed attuale, sviluppare simulatori che coniughino i vantaggi dei vari tipi di modelli di simulazione come quelli fisici e quelli virtuali – tra cui la realisticità, la ripetibilità della procedura e un costo contenuto – permettendo di migliorare le curve di apprendimento dei giovani chirurghi pediatri in contesti di spazio limitato. La simulazione virtuale certamente rappresenta una possibilità, con moderne tecnologie informatiche che hanno permesso di sviluppare rappresentazioni convincenti di un apparato o di una regione del corpo, con possibilità di interazione che includono la manipolazione, la dissezione e la sutura. Ma nonostante il numero inesauribile di esercitazioni che consentono, l’assenza di feedback tattile e soprattutto l’incapacità di riprodurre le triangolazioni spaziali limitate dalle dimensioni rappresentano un limite al loro utilizzo. È quindi fondamentale riuscire a sviluppare modelli di simulazione fisici, utilizzando materiali che riproducano realisticamente singoli distretti anatomici, rappresentando fedelmente le dimensioni ridotte, e permettendo di ricreare un’intera procedura o una singola abilità richiesta durante il suo utilizzo.

Creare dei modelli che abbiano un alto grado di realismo in campo pediatrico tuttavia non è semplice: devono essere identificate le strutture funzionali allo scopo, devono essere scelti con cura i materiali, devono svilupparsi abilità specifiche nella riproduzione di strutture di piccole dimensioni e, soprattutto, è necessario avere a disposizione il tempo per eseguire le prove e per far testare il modello a chirurghi esperti, per avere un feedback e cercare di raggiungere il livello qualitativo ottimale.
Fondendo le tecniche di stampa 3D e la simulazione, è possibile raggiungere questo scopo ricreando modelli patient-specific, a basso costo e in poco tempo, partendo da immagini radiologiche tridimensionali (RM e CT). Ma per farlo occorrono strutture adeguate, come laboratori di stampa dedicati, insieme a personale ingegneristico qualificato affiancato da chirurghi pediatri esperti che conoscono le criticità da riprodurre in ciascun modello.
La sfida del nuovo decennio è appena iniziata, ma le prospettive in questa direzione sono ottime, con un duplice vantaggio: da una parte la possibilità di dare una svolta alla formazione del chirurgo pediatra del futuro, dall’altra quella di aiutare anche i chirurghi esperti a mantenere le skills acquisite simulando prima di effettuare procedure chirurgiche meno frequenti, oltre a dar loro la possibilità di acquisire praticità con nuove tecniche mini-invasive.
LEGGI ANCHE